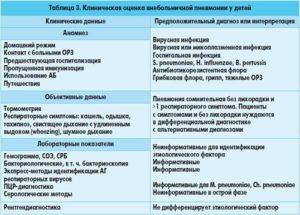
Хроническая пневмония
Содержание:
В чем заключается реабилитация после воспаления легких
Как уже упоминалось выше, реабилитация легких после пневмонии заключается в очень многих лечебных процедурах, диетах, физических упражнений и так далее.
Что касается продуктов питания, то они должны быть в основном высококалорийными, богатыми на витамины и без большого количества химических добавок. Также нужно побольше пить горячего (чай с лимоном, малиной) и минеральную воду. При реабилитации человек должен следить за работой своего желудка, чтобы не допустить таких проблем, как запор или метеоризм, которые могут плохо повлиять на неокрепший организм. Если на улице холодно, то нужно тепло одеваться, укрываться двумя одеялами, чтобы организм ни в коем случае не простуживался. И вообще пациенту рекомендуется в основном соблюдать постельный режим. Но это не значит просто лежать бревном. Необходимо переворачиваться с бока на бок, побольше сидеть. Если во время реабилитации мучает мокрота, то нужно обзавестись баночкой, чтобы отхаркиваться.
В этом то и заключается реабилитация после пневмонии. Ничего сложного нет, просто нужно поберечь себя некоторое время и тогда можно снова активно наслаждаться жизнью.
Популярные статьи на тему: рецидив пневмонии

Читать дальше
Инфекционные заболевания
Этиотропное лечение респираторных инфекций
Инфекции дыхательных путей являются наиболее распространенной инфекционной
патологией. В Украине заболеваемость пневмонией среди взрослых составила в 2003 году
около 400 случаев на 100 тысяч населения, у детей этот показатель в несколько раз выше….
Пульмонология, фтизиатрия
Проблемные вопросы нозокомиальной пневмонии в практике врача-клинициста
В клинике внутренних болезней особое место занимают нозокомиальные инфекции, ведущими среди которых является нозокомиальная пневмония.

Читать дальше
Школа здоровья
Пневмония затяжная
Затяжна пневмонія – пневмонічний процес, який не розв’язується протягом 4-6 тижнів від початку хвороби.

Читать дальше
Пульмонология, фтизиатрия
Особенности терапии пневмонии у детей
Среди актуальных проблем фармакотерапии в педиатрии, которые обсуждались на 5-й научно-практической конференции, прошедшей 23-24 марта в Днепропетровске, были затронуты вопросы, касающиеся диагностики, клинико-патогенетических аспектов лечения и…

Читать дальше
Пульмонология, фтизиатрия
Клинически значимые возбудители инфекций дыхательных путей. Конспект врача-клинициста и микробиолога. Часть 5. Микоплазма. Хламидия. Легионелла
Возбудители атипичных пневмоний – микоплазмы, легионеллы, хламидии – играют заметную роль в инфекционной патологии человека.

Читать дальше
Пульмонология, фтизиатрия
Туберкулёз легких (тбл). Внелегочной туберкулёз (втб)
Туберкулёз – это инфекционное заболевание, которое вызывается возбудителем – микобактериями туберкулёза (Mycobacterium tuberculosis), и характеризуется образованием специфических гранулём в разных органах и тканях.

Читать дальше
Пульмонология, фтизиатрия
Микозы легких
Микозы – заболевания, причиной которых являются эукариотные микроорганизмы, относящиеся к царству грибов.

Читать дальше
Пульмонология, фтизиатрия
Легочный кандидоз
Кандидоз сопровождающийся признаками поражения тканей дрожжеподобными микромицетами рода Candida, что ведет к развитию клинических признаков инфекции, обычно на фоне другой патологии.

Читать дальше
Пульмонология, фтизиатрия
Криптококкоз
Криптококкоз (легочный, системный торулез, европейский бластомикоз, болезнь Буссе-Бушке) – подострая или хроническая инфекция, вызываемая дрожжеподобным микромицетом Cryptococcus neoformans.
Лечение заболевания

При воспалении легких обязательно проводится комплексное лечение пневмонии у взрослых. Оно состоит из:
- коррекции режима;
- медикаментозного лечения;
- физиотерапевтического лечения;
- применения допустимых врачом рецептов лечения народной медицины.
При подтверждении симптомов пневмонии доктор даёт объективную оценку тяжести состояния, принимает решение, как лечить – амбулаторно или стационарно.
Обычно пациентов с воспалением легких госпитализируют в общетерапевтическое отделение стационара или отделение пульмонологии. При сильной интоксикации и лихорадке помимо основного лечения требуется много пить, соблюдать постельный режим, питаться высококалорийной, обогащенной витаминами пищей. При явной недостаточности дыхания показаны ингаляции кислородом.
Главный этап терапии – антибактериальное лечение. Назначение антибиотиков широкого спектра действия проводится незамедлительно, не дожидаясь конкретизации возбудителя посредством диагностики. Антибиотик может выбрать только врач, самостоятельное лечение взрослым и детям этими средствами недопустимо. При неизвестном возбудителе, как правило, лечение включает сразу 2 или 3 препарата. Курс продолжается от 7 до 14 дней, при отсутствии результатов лекарство заменяется.
Также при пневмонии проводится:
- дезинтоксикационное лечение;
- стимуляция функций иммунитета;
- симптоматическое лечение – прием жаропонижающих, муколитических, отхаркивающих, антигистаминных препаратов.
Когда удается прекратить лихорадку, снять симптомы интоксикации, назначается физиотерапевтическое лечение:
- электрофорез с кальций хлоридом, калий йодидом;
- ингаляции;
- УВЧ;
- массажи.
Проводятся также занятия лечебной гимнастикой с целью стимуляции заживления воспалительного очага.
Лечение нельзя прекращать вплоть до полного выздоровления. Оно определяется нормализацией самочувствия и всех лабораторных показателей взрослого человека. При частом повторном развитии симптомов воспаления легких в одном и том же месте органа ставится вопрос о хирургическом лечении.
Разновидности антибиотиков
Это антибактериальные средства, которые быстро проникают в ткани, жидкости организма. Их чаще всего применяют при симптомах застойного процесса воспаления в легких. Эффективно лечение средствами при поражении стафилококками или стрептококками. При поражении другими бактериями подбираются другие препараты.
Лечение пенициллинами проводится перорально или с помощью инъекций, препараты выпускаются в таблетках, суспензиях или растворах для уколов. К ним относятся: Амоксициллин, Флемоксин, Мезоциллин.
Группа антибактериальных препаратов, которые реже применяются для лечения пневмонии. Они не всегда устойчивы к воздействию патогенных микроорганизмов из-за своей способности накапливаться в тканях. У этой группы лекарств много противопоказаний:
- беременность;
- кормление грудью;
- возраст до 7 лет;
- симптомы проблем в работе почек.
К препаратам этой группы относятся: Тетрациклин, Доксициклин.
Эти антибактериальные вещества способны действовать на любые бактерии из групп кокков, имеют хорошие свойства к грамотрицательной и грамположительной флоре, также влияют на микроорганизмы, устойчивые к пенициллиновой группе. К побочным действиям лечения относится риск возникновения симптомов аллергической реакции.
Лекарства этой группы вводятся внутримышечно или внутривенно. К ним относятся: Цефтриаксон, Цефтизоксим.
Эти антибактериальные средства при развитии симптомов воспаления легких нужны для нейтрализации хламидий, кокков, легионелл. Средства отлично всасываются, а побочки от лечения ими встречаются крайне редко. Противопоказанием приема считаются заболевания печени.
Самые популярные средства этой группы: Эритромицин, Сумамед.
Эти препараты воздействуют на грамотрицательные аэробные бактерии. В лечении их применяют, когда симптомы воспаления были спровоцированы сразу несколькими микроорганизмами. Средства этой группы: Гентамицин, Неомицин.
Средства, активно воздействующие на кишечную палочку и легионеллы. Эти препараты занимают ведущее место при лечении бактериальной формы пневмонии. Они широкого спектра действия, могут проникать глубоко в ткани. К этой группе относятся: Пефлоксацин, Офлоксацин.
Высокая температура при пневмонии – однозначное показание к лечению антибиотиками.
Меры диагностики
Идентифицировать, присутствует ли заболевание, можно за счет нескольких методик обследования. Первой из них является рентген легочной области. Рентгенография, осуществляемая одновременно в 2 проекциях, позволяет идентифицировать изменение размеров какого-либо из отделов области, присутствуют ли очаговые изменения, а также другие патологические процессы.
Далее осуществляется бронхография, которая должна восприниматься как обязательный диагностический метод. Она позволяет выявить бронхоэктазы и другие затемнения, устанавливая их происхождение, вероятные деформации.
Еще одним методом является спирография, которая представляет собой обследование работы дыхания внешнего типа. Эта методика помогает обнаружить изменения не только в легочной системе, но и в рамках альвеол, а также других органических структур. Исключительно после постановки на 100% верного диагноза можно начинать лечение.
Патогенез
Патогенез пневмонии может быть различным. Так, микроорганизмы наиболее часто проникают в организм при вдыхании их из окружающей среды. Кроме этого, может происходить переселение бактерий и вирусов в нижние отделы дыхательной системы из верхних. Бронхогенный путь проникновения патогенных микроорганизмов включает проникновение их при медицинских манипуляциях.
Патогенез пневмонии может включать и гематогенный путь. Бактерии и вирусы, попавшие в организм при внутриутробном заражении, наркомании или септических процессах, распространяются с током крови. Однако данный путь встречается реже, чем бронхогенный. Другим путем проникновения микроорганизмов является лимфогенный.
Патогенез пневмонии во многом зависит от состояния иммунной системы. Предрасположенность к воспалению легких отмечается у курящих, у людей, испытывающих эмоциональное перенапряжение или хроническую усталость, а также при искусственной вентиляции легких, у больных, находящихся длительное время в лежачем положении.
Врачи-пульмонологи клиники терапии Юсуповской больницы знают патогенез пневмонии, особенности ее протекания и методы диагностики и лечения. Если вы заметили тревожные симптомы, обратитесь в Юсуповскую больницу для получения консультации и прохождения обследования.
Лечение
Тактика лечения хронической пневмонии подбирается исходя из конкретного клинического случая. Во время обострений применяются медикаментозные препараты, а при тяжёлых формах воспаления показана резекция лёгкого. Кроме того, специалист рекомендует пациенту проводить занятия лечебной физической культурой, осуществлять упражнения дыхательной гимнастики.
Общие принципы
Общие принципы лечения имеют эффективность только во время ремиссии, когда хроническая пневмония у взрослых не сопровождается выраженными проявлениями. Сюда можно отнести врачебные рекомендации по дальнейшему образу жизни пациента.

- отказаться от курения и употребления спиртных напитков;
- чаще гулять на свежем воздухе;
- заниматься спортом (например, плаванием или катанием на велосипеде);
- употреблять много тёплой жидкости, среди которой травяные чаи;
- осуществлять мероприятия по укреплению иммунитета.
Подобные действия помогут организму находиться в тонусе, а значит, своевременно отражать инфекционные поражения. Также играет роль удаление из жизни пациента предрасполагающих факторов по мере возможности.
Медикаментозная терапия
В период обострения пневмонии имеет смысл только лечение с помощью лекарственных средств. Назначаются не только антибиотики для перорального употребления, но и эндобронхиальные санации с помощью антибактериальных растворов.
Медикаменты, назначаемые при хроническом воспалении лёгких:
- Антибиотики. Наибольшей эффективностью обладают средства определённой группы, к которым не имеет устойчивости микроорганизм, вызвавший заболевание. Поскольку в различных клинических случаях возбудитель разный, предварительно назначается бактериологический анализ. Нередко применяется сразу 2 разных антибиотика в комплексе.
- Санация бронхов и трахеи. Выполняется с помощью раствора гидрокарбоната и подходящей группы антибактериальных средств.
- Лекарства от кашля. Показаны средства, разжижающие мокроту и помогающие её отхаркивать.
- Другие симптоматические средства. Помогают решить определённую проблему пациента на данный момент. В эту группу включены обезболивающие, жаропонижающие и общеукрепляющие препараты.
Длительность курса корректируется специалистом, который наблюдает пациента. Он может добавлять препараты или убирать их из лечения, при неэффективности на протяжении длительного времени.
Хирургическое вмешательство

Удаление повреждённых тканей осуществляется через небольшой разрез между рёбрами в необходимой области. Сама операция не несёт вреда для дальнейшей работы органа и если выполнена профессионалом, хроническая пневмония отступает надолго.
Лечебная физкультура
Лечебная физкультура помогает продлить ремиссию заболевания и укрепить организм. После выполнения упражнений начинает лучше отделяться мокрота, а воспаление проходит гораздо быстрее из-за улучшения циркуляции крови.
Однако пациентам необходимо знать особенности ЛФК при хронической пневмонии, чтобы не навредить здоровью.
Физическая нагрузка запрещена, если:
- имеются патологии в органах сердечно-сосудистой системы;
- в мокроте наблюдаются прожилки крови;
- повышенная температура тела;
- абсцесс лёгочной ткани;
- наличие жидкости в области плевральных полостей;
- астма в стадии обострения;
- развитие дыхательной недостаточности.
Не следует самостоятельно осуществлять подбор упражнений для лечения. В лучшем случае от физкультуры не будет наблюдаться результата, в худшем — можно существенно навредить здоровью. Поэтому сформировать тренировочный комплекс лучше доверить специалисту по ЛФК.
Дыхательная гимнастика
 Наибольшую эффективность в лечении хронической пневмонии можно добиться при совмещении дыхательной гимнастики с лечебной физкультурой. Если после проведения медикаментозной терапии начать выполнять определённый комплекс упражнений, вероятность рецидива снижается на 60-70%.
Наибольшую эффективность в лечении хронической пневмонии можно добиться при совмещении дыхательной гимнастики с лечебной физкультурой. Если после проведения медикаментозной терапии начать выполнять определённый комплекс упражнений, вероятность рецидива снижается на 60-70%.
Результат от дыхательной гимнастики:
- Улучшение вентиляции воздуха в органах дыхательной системы;
- Обогащение кровеносного русла кислородом;
- Избавление от токсинов, оставшихся после инфекционного процесса;
- Предотвращение застоев слизи в бронхах.
При неоспоримой пользе такой терапии, также имеются противопоказания для некоторых групп пациентов. К ним относятся лица, имеющие следующие недуги:
- повышенная температура тела;
- астматическая одышка;
- патологии органов кровеносной системы (перенесённый инфаркт миокарда, аритмия).
Подбор упражнений по дыхательной гимнастике также осуществляет специалист, который предварительный изучил анамнез пациента.
Особенности диагностики
Установка диагноза может вызывать затруднения из-за нечеткой клинической картины хронического заболевания. Оценить состояние дыхательных путей помогает рентгенографическое исследование в 3 проекциях. При крупноочаговой карнифицирующей пневмонии отмечается:
- уменьшение пораженного отдела легкого;
- усиление легочного рисунка;
- нередко наблюдаются плевральные изменения, тени с четким контуром, неравномерное заполнение и деформация контуров бронхов.
В фазу обострения хронической пневмонии рентгенография легких показывает образование свежего инфильтрата в зоне пневмосклероза, спадание пораженной доли органа.
В крови больного обнаруживается повышенный уровень:
- лейкоцитов;
- белка;
- фибриногена;
- гепатоглобина;
- увеличение СОЭ.

При микроскопическом исследовании мокроты выявляют высокий титр нейтрофилов, бактериологический анализ необходим для определения возбудителя воспалительного процесса и подбора эффективных антибиотиков.
Во время физикального обследования выслушиваются:
- мелкопузырчатые влажные хрипы;
- жесткое дыхание;
- крепитация.
Для определения дыхательных объемов проводят ФВД, при рецидивирующей пневмонии показатели могут уменьшаться незначительно, но при сопутствующем обструктивном бронхите снижается объем вдоха, отмечается ухудшение проходимости дыхательных путей.
Дифференциальная диагностика проводится с раком, абсцессом легкого, туберкулезом, хроническим бронхитом, бронхоэктазиями. В сомнительных случаях делают туберкулиновые пробы, выполняют компьютерную томографию (КТ), МРТ, торакоскопию, биопсию.
 МРТ для диагностики пневмонии
МРТ для диагностики пневмонии
Заключение
Человек, у которого диагностирована хроническая пневмония, ставится на диспансерный учет у пульмонолога и терапевта. Он должен регулярно посещать лечащего врача и проходить ежеквартальные специальное обследование.
В качестве профилактики обязательно следует отказаться от вредных привычек, условия труда должны быть подходящими (без раздражающих агентов, токсинов и аллергенов в окружающем воздухе). Больному показано ежегодное (или чаще) санаторно-курортного лечение. Летом желательно отдыхать на черноморских горных побережьях.
Рекомендуется заниматься спортом, закаливаться, повышать иммунитет любыми возможными способами. Если больной соблюдает все инструкции, выданные врачом, то в целом прогноз лечения оценивается как благоприятный. Когда терапия не приносит ожидаемых результатов, человек может получить вторую или третью степень инвалидности. При сердечной и легочной недостаточности прогноз существенно ухудшается.