Врожденная пневмония у новорожденных
Содержание:
- Диагностика пневмонии у детей
- Что происходит в организме малыша во время воспаления легких?
- Симптомы пневмонии у детей
- Лечение врожденной пневмонии
- Почему груднички часто болеют
- Пневмония и ее причины появления у новорожденного ребенка
- Профилактика пневмонии у грудничков
- Лечение пневмонии новорожденных
- Пневмония у детей – симптомы
- Особенности внутриутробной пневмонии
Диагностика пневмонии у детей
При наличии одного или нескольких вышеперечисленных симптомов следует незамедлительно обратиться к терапевту, так как эффективное лечение пневмонии зависит от ее ранней диагностики.
Физикальное обследование
При наличии одного из симптомов пневмонии задача терапевта определить поражение нижних дыхательных путей. Сделать это можно при фискальном осмотре и выявлении определенных признаков.
Симптомы пневмонии у грудного ребенка и детей других возрастов:
- учащенное дыхание (чем обширнее поражение, тем чаще дыхание);
- обструкция или затрудненное дыхание;
- укорочение перкуторного звука;
- наличие хрипов.
Физикальный осмотр не даёт 100% подтверждения диагноза
Но физикальный осмотр не может дать 100% подтверждение диагноза, так как эти признаки могут свидетельствовать и о наличии других заболеваний. Например, учащенное дыхание характерно для обструктивного бронхита, а укорочение перкуторного звука встречается только в половине случаев пневмонии, соответственно, его отсутствие не говорит об отсутствии воспаления.
Лабораторные исследования
Далее для подтверждения диагноза применяют лабораторную диагностику.
Таблица № 2. Лабораторные показатели при пневмонии.
| Лабораторный показатель | Количественное содержание | Вероятные заболевания |
| Лейкоцитоз | 10-15*109/л |
|
| Лейкоцитоз | 10*109/л |
|
| Лейкоцитоз | 15*109/л | Признаки пневмонии у грудных детей, дошкольников, подростков |
| СОЭ | Выше 30мм/ч |
|
| С-реактивный белок (СРБ) | Менее 30мг/л | Исключает вирусную инфекцию и свидетельствует о типичной форме пневмонии |
Изменение уровня лейкоцитов в крови – признак пневмонии
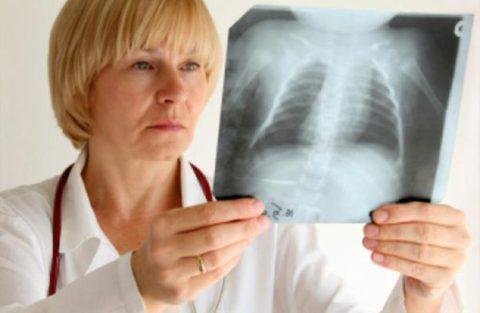
Рентгенография легких
Как видно из таблицы, и лабораторные исследования не дают спорные результаты, поэтому для установки окончательного диагноза используют рентгенографию легких. Рентгеновский снимок легких показывает признаки пневмонии у грудничков и старших детей — участки инфильтрации легочной ткани и их размер.
На фото участок легкого пораженный воспалительным процессом
Исходя из области поражения легкого, врач определяет тип пневмонии:
- долевая – поражена доля легкого;
- сегментарная – сегмент легкого;
- полисегментарная – несколько сегментов;
- очаговая – группы альвеол;
- бронхопневмония – затронута часть легочной ткани и бронхи;
- интерстициальная – интерстициальная ткань.
Показания к госпитализации
Пневмония опасное заболевание, которое может грозить серьезными осложнениями:
- инфекционно-токсическим шоком;
- полиорганной недостаточностью;
- деструкцией легочной перенхимы;
- плевритом;
- пневмотораксом.
Поэтому, решение о лечении ребенка дома или в стационаре принимает лечащий врач исходя из нескольких факторов.
По тяжести течения пневмонии, выделяют:
- тяжелые;
- нетяжелые.
Наличие осложнений
По течению заболевания:
- осложненные, признаки пневмонии у грудничка и детей старшего возраста – сильная дыхательная недостаточность, нарушение сознания, резкие скачки артериального давления, сепсис, инфекционно-токсический шок.
- не осложненные.
Размер области поражения
При обширном поражении легочной ткани (воспалительный процесс в нескольких долях легкого)рекомендуется производить лечение только в условиях стационара. Например, при крупозной пневмонии (поражение доли легкого и плевры) наблюдается очень тяжелое состояние с температурой до 41°С, резким ухудшением самочувствия и абдоминальным синдромом.
Возраст
На окончательное решение о госпитализации ребенка оказывает возраст:
- Признаки пневмонии у грудного ребенка до года – однозначная госпитализация, так как заболевание в этом возрасте несет серьезную угрозу для жизни.
- Ребенок до 3х лет – рекомендуется лечение в стационаре, но при неосложненной пневмонии терапия может проводиться и в домашних условиях.
- Ребенок старше 3х лет – лечение в домашних условиях, если пневмония не носит осложненный характер и не имеет осложнений.
Наличие хронических заболеваний.
При наличии одного или нескольких хронических заболеваний, ослабленном иммунитете вне зависимости от остальных факторов производится госпитализация и лечение в условиях стационара.
Видео в этой статье – дифференциальная диагностика пневмонии и бронхита:
Что происходит в организме малыша во время воспаления легких?
Воспалительный процесс может затронуть небольшой участок легкого, в этом случае пневмония называется очаговой. Если в воспалении принимает участие целая доля легкого, пневмония называется долевой, и тяжесть заболевания будет, как правило, более значительной.
Воспалительные изменения в легочной ткани приводят к тому, что легкие не могут выполнять присущую им функцию газообмена. В норме легкие человека отвечают за поступление в организм (точнее, в кровоток) в составе вдыхаемого воздуха кислорода и выведение углекислого газа. Нарушение этого процесса приводит к страданию ребенка от дефицита кислорода, который крайне необходим для работы всем органам и тканям. От того, какую площадь занимает очаг воспаления, будет зависеть выраженность проявлений и, соответственно, степень недомогания малыша. Но в некоторых случаях по проявлениям заболевания судить о степени поражения легких бывает сложно.
Кроме того, процесс воспаления предполагает возможность возникновения интоксикации. Вредные продукты жизнедеятельности бактерий и вирусов отравляют организм ребенка. Отсюда — слабость, головная боль, отсутствие аппетита, беспричинный плач и т.д.
На воспаление организм реагирует, начинает бороться. Одно из средств борьбы — повышение температуры тела (гипертермия). До определенного предела гипертермия носит защитный характер — начинают погибать вирусы и бактерии. Они состоят из белков, не выдерживающих нагревания. Но если температура держится долго на высоких цифрах, то это уже становится вредно для организма, так как в этом случае изменяются процессы обмена в органах и тканях, в том числе в головном мозге, могут возникнуть осложнения — так называемые фебрильные судороги. В связи с этим высокую температуру необходимо снижать. Польза от такой гипертермии будет меньше вреда, который она может принести ребенку.
Симптомы пневмонии у детей
Когда развитию пневмонии у ребенка способствует чрезмерная патогенная активность возбудителя одновременно со снижением деятельности иммунного аппарата ребенка, наблюдается развитие активного ярко-выраженного клинического симптомокомплекса, который отличается высокой специфичностью и некоторой стадийностью. Даже, когда у родителей ребенка нет сомнений по поводу развития данной патологии, не стоит самостоятельно применять антибиотики при пневмонии у детей или другие виды медикаментозной коррекции, а следует скорей обратиться за консультацией к специалисту — педиатру.
Необходимо разобрать отдельные ситуации, которые должны явиться поводом для дальнейшего обследования ребенка на предмет развития пневмонии. Так, когда на фоне обычного течения острой респираторной инфекции и особенно гриппа и относительной нормализации состояния ребенка, отмечается немотивированная пиретическая реакция организма и нарастание интоксикационных проявлений, следует подозревать развитие инфильтративных изменений в легких. Когда у ребенка продолжительное время не купируются признаки интоксикации и отмечается нарастание вялости, капризности, полный отказ от приема пищи, сочетающиеся с появлением надсадного изнуряющего кашля.
Не следует исключать пневмонию у ребенка даже в том случае, когда не выражена пиретическая реакция организма, однако, имеются признаки нарушений респираторного характера в виде нарастающей одышки. Не стоит забывать о нормальных значениях дыхательных движений, которые могут значительно коррелировать в зависимости от возраста. Оценку частоты дыхательных движений необходимо проводить в спокойной обстановке или в период сна. Ситуация, при которой на фоне частого приема стандартных антипиретических средств, отмечается продолжительное повышение температуры тела, практически в 80% случаев обусловлена развитием пневмонии.
Самыми патогномоничными клиническими проявлениями пневмонии у детей новорожденного возраста является немотивированная капризность, плачь и полный отказ от грудного вскармливания. Даже при полном отсутствии пиретической реакции следует провести дополнительное инструментальное и лабораторное обследование ребенка. Для детей грудного возраста при пневмонии характерно появление ярко-выраженной интоксикационной симптоматики в виде жидкого стула и рвоты. Характерным клиническим маркером пневмонии у детей различного возраста является кашель, приступы которого сопровождаются развитием болевых ощущений в межреберьях и выделением мокроты гнойного характера. Нарастание респираторных нарушений провоцирует появление признаков гипоксии, проявляющейся цианозом носогубного треугольника, что более характерно для грудных детей.
Лечение врожденной пневмонии
 Врожденная пневмония, лечение
Врожденная пневмония, лечение
Лечение проводится только в стационаре, ведь ребенок должен находиться под постоянным наблюдением и контролем врачей. При возникновении осложнений, таких как остановка дыхания и сердца, медицинская помощь должна оказаться незамедлительно.
Медикаментозные препараты занимают главную роль в лечении пневмонии. Врачами могут быть назначены:
- диуретики – для лечения отеков;
- антибиотики – назначаются в обязательном порядке. Эти препараты назначаются строго индивидуально, в зависимости от течения болезни и возбудителя, вызвавшего ее. Если не будет определен возбудитель пневмонии, то назначается антибиотик с широким спектром действия;
- витамины и имоннумодуляторы назначаются для усиления работы иммунной системы;
- лакто- и бифидобактерии необходимы для лечения дисбактериоза, который возникает после курса антибиотиков;
- местная стимулирующая рефлектотерапия (горчичники, массаж) назначают только врачом. При высокой температуре данные процедуры запрещены;
- щелочные ингаляции – используются только для доношенных детей. Возможно, ребенок не захочет спокойно лежать, но результат того стоит.
Во многом успешное лечение зависит от маминых действий. Существует правила ухода за ребёнком, болеющего пневмонией:
- Кормление. Из-за слабости малыш не может эффективно сосать, быстро наступает усталость. Поэтому мама должна чаще предлагать грудь, а не придерживаться кормления по времени.
- Пеленание. Молодые мамы классическому пеленанию все чаще предпочитают ползунки и кофточки. В ситуации с ребенком, больным пневмонией, это будет лучшим решением, так как туго завязанные пеленки стягивают грудь и мешают и без того тяжелому дыханию.
- Смена положения. Для того, чтобы не было застоя в легких, нужно переворачивать малыша с боку на боку 1-2 раза в час.
После прохождения лечения в течение следующих двух лет, ребенок должен наблюдаться у врача – пульмонолога. Ведь самая обычная простуда может вновь обернуться воспалением легких.
Почему груднички часто болеют
Пневмонии – это особо опасная инфекция для грудничков, так как к развитию респираторной патологии предрасполагает само по себе строение дыхательных путей.
Груднички имеют узкие носовые ходы, узкую гортань, трахею и бронхи, и они могут быстро отекать, а мышцы сокращаются и сильно сужают просвет. Малыши дышат поверхностно, что приводит к недостаточной вентиляции легких, из-за чего попадающая в легкие инфекция стремительно и быстро размножается, не встречая сопротивления.
Пневмония может развиваться как первичное заболевание и как осложнение простуд и гриппа, кори или коклюша.
Если пневмония вызывается пневмококком, она может сопровождаться отитом и перерасти в менингит, особенно если пневмонию вовремя не распознали, и она запущена.
Особо подвержены пневмонии недоношенные дети, имеющие рахит, гипотрофию, анемию, патологию легких или сердца. Опасно переохлаждение или перегревание малыша, бесконтрольное применение медикаментов, приводящих к снижению иммунитета и формированию микробной устойчивости.

Фото: shutterstock.com
Пневмония и ее причины появления у новорожденного ребенка

Так как у младенцев организм не способен бороться с заболеванием в силу слабого иммунитета, то болезнь протекает очень сложно. Если познакомиться со статистикой, то месячные дети погибают от пневмонии в 40% случаев.
Пневмония у новорожденного ребенка поддается классификации и имеет следующие формы:
- очаговая;
- сегментарная;
- интерстициальная.
Говоря о пневмонии новорожденных, следует понимать, что болезнь развивается очень быстро и появляется с момента рождения из-за неправильного развития легкого, одного или двух. Так появляется двусторонняя пневмония у новорожденных и односторонняя. При условии, что заболевание поразило только одно легкое, уже через несколько дней она плавно поражает и вторую часть. Ребенок начинает увядать просто на глазах, а его состояние каждую минуту становится хуже. Здесь уже идет счет не на дни, а на минуты. Пневмония у новорожденных может иметь более чем серьезные последствия. Чтобы не допустить летального исхода, необходимо знать причины заболевания. Поэтому давайте с ней более детально познакомимся.
Так как пневмония у новорожденных детей может носить врожденный характер, то симптомы в данном случае будут отличаться от приобретенных. Возбудителями будут тоже разные микроорганизмы. Сам процесс воспаления легочной ткани собирает вокруг экссудата слизь, что не дает возможности малышу дышать.
Уже в более взрослом возрасте дети чуть лучше переживают этот момент:
- Врожденное воспаление легких даст о себе знать уже в первые три дня после рождения. Причина в данном случае – вирус, который попал через гематоэнцефалический барьер и начал свое развитие. Принято считать, что таким возбудителем у новорожденного является системный вирус, который попадает в организм женщины вместе с краснухой, цитомегаловирусом, герпесвирусом, токсоплазмозом и при заболевании сифилисом во время беременности. Если говорить о краснухе, герпесе и сифилисе, то такие болезни до конца из женского организма не выходят и влияют на будущее потомство, даже если их долго лечат серьезными препаратами задолго до появления на свет грудничка. Нельзя винить только женщину в таких процессах. Герпес и сифилис может попасть вместе со сперматозоидом при зачатии и действовать на развитии зародыша. Причины пневмонии у новорожденных — бактерии рода хламидий.
 К ним также причисляются:
К ним также причисляются:
- трихомонады;
- кандидоз;
- листерии;
- микоплазмы.
При наличии таких бактерий можно сказать, что пневмония у новорожденных детей возникла уже на поздних стадиях беременности или в процессе родов.
- Приобретенная или неонатальная пневмония у ребенка возникает в разные сроки: поздняя или ранняя. Определяется это появлением первых симптомов: если первые признаки появились в первую неделю жизни после рождения – ранняя, через 8 дней и до месяца – поздняя. При заражении в родзале или во время переноса в барокамеру недоношенного ребенка будет иметь место ранняя пневмония. Причиной может стать и проведение ИВЛ, во время которого произошло заражение стафилококками, кишечной палочкой, синегнойной палочкой или клебсиеллой. По истечении 7 дней инфицирование могло произойти только из-за домашней флоры. Возбудители — вирусы и бактерии, принесенные родными.
Профилактика пневмонии у грудничков
Профилактические меры общего характера — это грудное вскармливание, общеукрепляющий массаж, процедуры закаливания, включающие обтирание и воздушные ванны. В периоды эпидемий инфекций необходимо ограждать ребенка от контактов с посторонними. Если кормящая мама заболела респираторной вирусной инфекцией, кормление грудью прерывать не стоит, поскольку с молоком младенец получает противовирусные антитела. Обычно врачи стараются назначать заболевшим матерям антибиотики, максимально безопасные для деток.
Детям до года может быть сделана прививка от пневмонии, вернее, от пневмококковой инфекции, которая, как показывает статистика, чаще всего и является причиной воспаления легких. Для этого используется вакцина под названием «Превенар». Минимальный возраст ребенка, в котором можно делать вакцинацию — 2 месяца. Вакцинацию проводят следующим образом:
- младенцам от 2 до 6 месяцев — трижды с промежутком не больше месяца (в возрасте 12-15 месяцев нужно будет сделать ревакцинацию);
- детям от 7 до 11 месяцев — дважды с промежутком не больше месяца (ревакцинация — на 2м году жизни).
Вакцина «Превенар» содержит капсульные полисахариды самых опасных вариантов пневмококка. Вводят ее только внутримышечно, в частности, совсем маленьким деткам — в передне-наружную часть бедра. В вакцине «Превенар 7» содержатся антигены 7 опаснейших серотипов пневмококка, а в «Превенар 13» – соответственно 13.
Лечение пневмонии новорожденных
Неонатологическая тактика лечения пациентов, которые страдают пневмонией, заключается в первую очередь в раннем назначении препаратов категории антибактериальных синтетических лекарственных средств, выбор которых напрямую коррелирует с этиопатогенетической формой заболевания. По некоторым патогномоничным клинико-лабораторным маркерам врач уже с первого контакта с новорожденным ребенком может предположить возможного возбудителя пневмонии, а в противном случае необходимо прибегать к эмперическому способу назначения антибиотиков.
Независимо от этиопатогенетической и патоморфологической формы пневмонии, фармакологическая эффективность любого антибактериального препарата анализируется спустя первые двое суток от начала применения. Так, в качестве препарата для осуществления эмпирической антибактериальной терапии внутриутробной пневмонии у новорожденного ребенка применяется группа ампициллина в сочетании с аминогликозидом. Когда клинико-лабораторные признаки пневмонии появились у ребенка спустя трое суток после рождения, следует отдавать предпочтение комбинации цефалоспоринов третьего поколения и аминогликозидов. Если лабораторная диагностика выявила в качестве возбудителя пневмонии псевдомонаду, то в общую антибактериальную схему коррекции следует добавить Цефтазидим.
Атипичная клиническая форма пневмонии считается поводом для назначения с первых суток антибактериальных средств группы макролидов, так как возбудителем в этой ситуации зачастую является хламидия. Максимальная фармакологическая активность Азитромицина в неонаталогической практике наступает при соблюдении расчетной дозы 10 мг/кг, а продолжительность терапии составляет пять дней. В ситуации, когда назначение макролида в течение первых суток не сопровождается улучшением состояния пациента, необходимо дополнить терапию Ко-тримоксазолом в расчетной суточной дозе 10 мг/кг.
Обязательной составляющей лечебной терапии пневмонии у детей новорожденного возраста является расширение питьевого режима. Когда ребенок находится на грудном вскармливании необходимо увеличить частоту эпизодов прикладывания к груди с уменьшением разового объема грудного молока. Среди распространенных осложнений пневмонии у новорожденных следует отметить развитие ДВС-синдрома, появление признаков которого является основанием для назначения Гепарина в суточной расчетной дозе 200 ЕД/кг подкожно.
Пневмония у детей – симптомы
Пневмония у детей, особенно первых лет жизни, является часто встречаемым заболеванием, которое поражает легкие. Длительность лечения, вероятность рецидивов и перехода пневмонии в хроническую стадию являются вескими основаниями, чтобы понять необходимость ранней диагностики недуга. О существующих формах заболевания и о том, как распознать у ребенка пневмонию, мы поясним в этой статье.
Как определить пневмонию у ребенка?
Определить симптомы пневмонии можно, но не всегда это удается на ранних стадиях, особенно у детей грудного возраста. Все дело в том, что в первые дни развития болезни симптомы очень схожи с острым бронхитом.
- Для бронхита и пневмонии у детей более характерен вторичный тип развития болезни (на 5 – 7 день перенесенного ОРВИ. ОРЗ у детей ).
- Сильный сухой кашель, одышка и боли в груди.
- Высокая температура тела.
Поставить окончательный диагноз может только специалист.
Как проявляется пневмония у детей?
Проявления пневмонии у детей могут существенно разниться. Это зависит от типа возбудителя. Тяжесть заболевания и яркость проявления симптомов обусловлены масштабами поражения легких.
Вызвать пневмонию могут:
Для вирусной пневмонии у детей симптомы в виде кашля, высокой температуры, плохо поддающейся воздействию медикаментов, характерных хрипов и прочего, сохраняются. А вот атипичную пневмонию, которая вызывается хламидиями и микоплазмами, можно и вовсе перепутать с обычным ОРВИ.
Первые признаки атипичной пневмонии у детей:
- затяжной сухой кашель;
- чихание, сильный насморк;
- чувство першения в горле;
- высокая температура тела, но в некоторых случаях температура может оставаться в пределах нормы;
- потеря аппетита;
- хрипы, не характерные для обычной пневмонии.
Симптомы прикорневой пневмонии у детей также имеют свои особенности. При поражении других областей легких заболевание диагностируется легче. Определить локализацию хрипов при таком течении заболевания крайне сложно. Если воспаление началось в прикорневой части легкого, необходимо сдавать дополнительные анализы, поскольку на снимках прикорневая пневмония схожа с туберкулезом и раком бронхов. Температура, кашель, потеря аппетита и прочие симптомы присущи прикорневой пневмонии, но само заболевания носит затяжной характер.
Симптомы пневмонии у грудных детей
У детей грудного возраста диагностировать пневмонию на ранних стадиях особо сложно, даже специалистам. В первые двое суток заболевания у ребенка кашель или дыхание с характерным шумом не наблюдаются и при прослушивании легких какие-либо хрипы отсутствуют. Пневмония у грудных детей также может протекать без температуры. С учетом того, что дыхательная система малыша только лишь начинает совершенствоваться, картина болезни может перерасти в тяжелую и лечение тогда предстоит очень длительное. Но все же признаки пневмонии у грудных детей, пусть и не столь ярко выраженные, имеются.
- Ребенок теряет аппетит. Малыш может часто просить грудь, но при этом он ее практически не сосет.
- Носогубный треугольник малыша приобретает синеватый оттенок. Особенно это заметно во время сосания.
- Кожа между ребрами малыша начинает втягиваться. Чтобы это определить, необходимо положить ребенка раздеть его и посмотреть присутствует ли данный симптом.
- Учащенное дыхание. Малыши, заболевшие пневмонией, начинают дышать чаще. Так, у детей до 2-х месяцев насчитывается свыше 60-ти вдохов в минуту, у детей до года – свыше 50-ти вдохов, а у детей после года – более 40-ка вдохов за одну минуту.
- Поведенческие изменения. Ребенок может стать вялым и апатичным, периоды сна при этом заметно увеличиваются во времени. Может быть и другой вариант, когда ребенок, напротив, много капризничает, плачет и кричит.
Особенности внутриутробной пневмонии
Внутриутробная пневмония может быть вызвана бактериями, попавшими в организм ребенка следующими путями:
- через плаценту от инфицированной матери (инфекционный агент проникает в кровь и с ее током разносится по организму ребенка);
- при засасывании плодом инфицированных околоплодных вод (микробы попадают непосредственно в легкие ребенка).
 Этиология пневмоний у детей
Этиология пневмоний у детей
Факторы, повышающие вероятность заражения
Воспаление в легких у новорожденного малыша развивается не сразу. Чаще всего заражение происходит непосредственно перед родами либо в последние дни. Источником заражения выступает сама женщина при наличии следующих патологий:
 Развитие внутриутробной пневмонии у ребенка происходит при вирусных и инфекционных заболеваний перенесенных на поздних сроках беременности
Развитие внутриутробной пневмонии у ребенка происходит при вирусных и инфекционных заболеваний перенесенных на поздних сроках беременности
- токсоплазмоза, хламидиоза, цитомегаловирусной инфекции, вируса герпеса, листериоза, сифилиса;
- инфекций, поражающих органы мочеполовой системы и желудочно-кишечного тракта, проникающих в околоплодные воды;
- вирусных и инфекционных заболеваний, перенесенных на поздних сроках беременности.
Наиболее подвержены заражению дети с сопутствующими внутриутробными патологиями.
Повышают риск внутриутробного заражения следующие факторы:
- продолжительная внутриутробная гипоксия;
- врожденные пороки бронхолегочной системы;
- гестационная незрелость плода;
- заболевания органов мочеполовой системы;
- нарушенное кровообращение в плаценте.
Симптомы пневмонии у грудничка могут проявляться в первые сутки, когда малыш еще находится в роддоме. Но в некоторых случаях они развиваются, спустя 1–1,5 месяца после рождения. Продолжительное отсутствие признаков заражения свойственно пневмонии, вызванной вредоносным действием хламидий и микоплазм.
Отличительной чертой внутриутробного заражения является наличие других симптомов, указывающих на присутствие в организме ребенка инфекции. К ним относятся:
- сыпь на теле;
- конъюнктивит;
- увеличение печени и селезенки;
- признаки поражения головного мозга и ЦНС.
 Чертой внутриутробного заражения является наличие конъюктивита
Чертой внутриутробного заражения является наличие конъюктивита
Заболевание характеризуется двусторонним воспалительным процессом, что значительно осложняет его течение. Пневмония, развивающаяся в утробе матери, всегда сопровождается другими патологиями и пороками бронхолегочной системы.
Признаки внутриутробной пневмонии
Распознать воспаление легких у малыша можно по одышке. Она может появиться сразу после родов или в течение нескольких суток. При дыхании задействуются дополнительные мышцы. Изо рта ребенка могут появляться пенистые выделения.
 Воспалительный процесс в легких вызывает дыхательную недостаточность. Недостаточное поступление кислорода вызывает посинение кожных покровов и приступы апноэ.
Воспалительный процесс в легких вызывает дыхательную недостаточность. Недостаточное поступление кислорода вызывает посинение кожных покровов и приступы апноэ.
Младенцы, страдающие пневмонией, отказываются от груди и часто срыгивают. При сосании они быстро утомляются. Недостаточное поступление питательных веществ в организм малыша приводит к потере веса.
Важно вовремя диагностировать внутриутробную пневмонию и начать лечение. В противном случае произойдет усиление дыхательной недостаточности
Кислородное голодание становится основной причиной развития сердечной недостаточности. А размножение патогенной микрофлоры вызывает у ребенка инфекционно-токсический шок.