Как определить первые признаки и вылечить пневмонию у ребенка
Содержание:
- Как лечат пневмонию?
- Что такое пневмония
- Почему возникают повторяющиеся пневмонии
- Лечение вирусной пневмонии
- Причины пневмонии у детей
- Как распознать вирусную пневмонию?
- Первые признаки пневмонии у ребенка
- Механизм воспалительного процесса
- Симптомы вирусной пневмонии
- Этиология
- Самые частые возбудители вирусной пневмонии
- Вирусная пневмония у детей: симптомы
- Чем отличается вирусный тип пневмонии от бактериального?
- Лечение заболевания
Как лечат пневмонию?
Лечение заболевания чаще всего проводят амбулаторно. В некоторых случаях требуется нахождение в условиях стационара. Маленьких детей до 4 месяцев в обязательном порядке госпитализируют. Их здоровье нуждается в постоянном контроле медперсоналом. В качестве лекарственных препаратов при вирусной пневмонии применяют следующие противовирусные средства:
- Ингавирин;
- Тамифлю;
- Реленза.
Их применяют исключительно при пневмонии, вызванной вирусами гриппа и только в первые 2 суток после заражения. Позже лечение такими препаратами пользы не принесет. Битву против герпесных вирусов ведут Ацикловиром.
Так как ребенка с воспалением легких беспокоят симптомы интоксикации, в обязательном порядке его нужно поить теплым чаем или водой как можно чаще. В случаях интенсивной интоксикации детям капают физраствор с глюкозой. Если имеет место высокая температура, ее сбивают препаратами, содержащими парацетамол.
Лечение заболевания в первые дни проявления возможно с использованием медикаментов против кашля. Прием Бронхикума, Лазолвана, Амбробене или других лекарств разрешен только при условии наличия сильного сухого кашля. Такой кашель мешает спать и «раздирает» грудную клетку. Чтобы облегчить симптом, мокроту нужно разредить, чтобы она с легкостью вышла наружу.
Для того чтобы происходило отхаркивание, детям постарше рекомендуют ингаляции. Их проводят с использованием этих препаратов или эфирных масел. В целях укрепления иммунитета назначают прием витаминов. Ослабленному организму нужен не только витамин С, но и все остальные полезные витамины и минералы.
Выбор препарата зависит от возраста ребенка и обусловлен исследованием реакции бактерий, взятых из мокроты. Антибиотики могут выписать в виде таблеток, уколов, или инфузий (капельницы).

Что такое пневмония
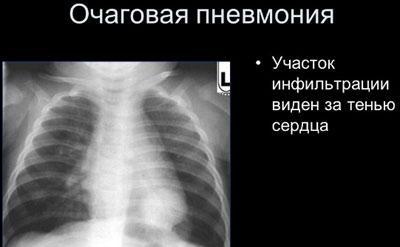
поражение лёгких может быть крайне опасно и иметь серьёзные последствия
Но газообмен – это не единственная функция лёгких. Лёгкие также играют и другие не менее важные роли в организме:
- выведение токсических веществ;
- фильтрация токсических веществ;
- регулирование температуры тела;
- регулирование количества жидкостей и соли.
Пневмония может быть разных типов:
- Очаговая – размеры очага воспаления не превышают 1 см.
- Сегментарная – поражается только один сегмент лёгких.
- Сливная – поражается несколько небольших очагов размером около 1 см.
- Крупозная – вся доля охвачена патологическим процессом лёгкого типа.
- Правосторонняя – воспаление правого лёгкого.
- Левосторонняя – воспаление левого лёгкого.
Почему возникают повторяющиеся пневмонии
Если пневмонии появляются одна за другой, необходимо задумать о причинах.
Одна из причин рецидивов — неправильное лечение пневмонии у детей. Если заболевание не долечено, то существует большая вероятность что в скором времени оно повторится.
Вторая причина — сниженный иммунитет. Необходимо проконсультироваться с иммунологом для выяснения причины и назначения обследования.
Если же пневмония была долечена, а проблем с иммунитетом не обнаружено, тогда следует задуматься о том, в каких условиях ребенок живет, чем питается и какого образа жизни придерживается.
Пневмонии могут повторяться, если:
- Помещение редко проветривается.
- Редко выполняется влажная уборка.
- Несбалансированное и неправильное питание.
- Ребенка одевают не по погоде.
- Ребенок мало двигается и не занимается спортом.
Лечение вирусной пневмонии
Лечить вирусную пневмонию нужно быстро. К лечению подключают всевозможные способы «наводнения» организма, а именно инфузии физиологическим раствором или растворами Хартмана, Рингера-Локка. Их дополняют диуретиками по типу Фуросемида для быстрого вымывания жидкости.
Инфузионное лечение или капельницы проводят только в стационаре, под контролем электролитов крови.
В 99% случаев пациенту с пневмонией любого происхождения назначат антибиотики. Это делается для «перестраховки». Невозможно точно и быстро определить, какого характера пневмония: вирусная или бактериальная, а может смешанная. Поэтому для лечения такого заболевания пациентам назначают антибиотики из группы защищенных пенициллинов, либо последнее поколение макролидов, либо цефалоспорины третьего поколения.
Терапия антибиотиками длится в среднем 7-10 дней.
Неизвестный вирус в Китае также лечится эмпирически. Но если ученые смогут выделить его генетический материал, то попытаются создать вакцину или найти приемлемый метод лечения. Дианостика проводится методом ПРЦ с анализом генетического материала пациентов.
1+
Причины пневмонии у детей
Возбудители пневмонии у детей разных возрастов различаются, с разным иммунитетом.
Чаще всего воспаление легких у ребенка – это осложнение перенесенных инфекций.
Причины воспаления легких у детей:
- Пневмония у детей от полугода до пяти лет, которые заболели дома или на улице, частым возбудителем является гемофильная палочка и пневмококк.
- Пневмония в раннем дошкольном – школьном возрасте в период осенних эпидемий возрастает роль микоплазмы.
- Пневмония в подростковом возрасте приобретает значение такой причинный фактор, как хламидия пневмониа.
- Пневмония у деток первого года жизни возбудителями выступают вирусы. Если иммунитет ослаблен, ребенок часто и много срыгивает, то причины появления болезни легких – кишечная палочка, золотистый стафилококк.
- В отдельной группе провоцирующих факторов находятся грибки и микобактерии туберкулеза.
- В стационаре по поводу лечения других болезней ребенок ослабевает под воздействием активной антибактериальной терапии. Легочная микрофлора подавлена – в респираторный тракт легко проникают бактерии.
Одних патогенных агентов недостаточно для развития пневмонии. Бактерии и вирусы окружают нас повсюду, но дети болеют не всегда.
Чтобы развилось воспаление легких, нужен определенный комплекс факторов:
- Мокрота из верхних дыхательных отделов опускается в легкие.
- Бактериальный или вирусный агент попадает в бронхи.
- Естественная защита органов дыхания ослабевает и разрушается.
- Инфекция распространяется по гематогенному, лимфогенному пути.
Механизм развития патологии активизируется под воздействием негативных обстоятельств:
- стрессы,
- ОРВИ,
- врожденный порок сердца,
- рахит,
- гиповитаминоз,
- железодефицитная анемия,
- ослабленная иммунная система;
- активное и пассивное курение (у подростков);
- переохлаждение.
Симптомы пневмонии у грудничка, признаки и лечение
Пневмония у грудничка: симптомы, признаки, лечение. Заболевание пневмонией неприятно и даже опасно в …«Подробнее»
Как распознать вирусную пневмонию?
Даже опытный пульмонолог не может достоверно выявить описываемую проблему при физическом обследовании, поэтому не стоит пытаться определить ее самостоятельно. Корректная дифференциальная диагностика вирусной пневмонии предполагает осмотр у доктора, сдачу лабораторных тестов и обязательное проведение инструментальных исследований. Оптимальным методом считается рентгенография.
Как отличить вирусную пневмонию от бактериальной?
Достоверно дифференцировать возбудителя воспаления без специальных тестов нельзя. Определить по симптомам, пневмония вирусная или бактериальная, крайне сложно. Клиническая картина в обоих случаях очень схожа. Некоторые больные считают, что при микробном происхождении патологии ниже температура тела, но данное утверждение ошибочно. Единственная специфическая особенность, как проявляется вирусная пневмония, это слышимый свист на выдохе, и поражение обоих легких, а не одной стороны.
Идентификация возбудителя производится преимущественно лабораторно. В этом пульмонологу помогает клиническое исследование крови, тщательный анализ жидкости, выделяемой при кашле. Мокрота содержит погибшие клетки, благодаря которым можно выяснить точную причину повреждения альвеол. В случае с COVID-19 понадобится специальный тест на SARS-CoV-2.
Общий анализ крови при вирусной пневмонии
Подробное исследование формулы биологической жидкости обеспечивает подтверждение предполагаемого диагноза. Анализ крови при вирусной пневмонии показывает «сдвиг влево». В составе увеличивается концентрация ранних форм иммунных клеток, особенно палочкоядерных нейтрофилов. Значительно повышается скорость оседания эритроцитов, она может достигать 35 и более мм/ч.
Есть и специфические изменения в формуле крови, которыми от бактериальной отличается вирусная пневмония, симптомы лабораторного характера включают резкое увеличение концентрации лимфоцитов. Это реакция иммунной системы на проникновение в клетки возбудителя. При бактериальной форме регистрируется больше лейкоцитов, особенно несозревших.
Ультрасонография легких при вирусной пневмонии
В большинстве случаев для корректной диагностики достаточным основанием является рентгенография. Если на снимке плохо различимы признаки вирусного воспаления легких, требуется уточнение, назначается ультразвуковое исследование. Информативность рассматриваемого инструментального теста сравнима с компьютерной томографией. Ультрасонография показывает:
- наличие и объемы жидкости в плевральных полостях;
- локализацию воспалительных процессов;
- пневмоторакс;
- изменения плевры и легочных тканей;
- степень поражения альвеол.
Современное оборудование представлено не только в форме стационарных аппаратов, но и переносных устройств. Это помогает выполнять обследование даже лежачих пациентов непосредственно у их постели, включая людей, подключенных к прибору искусственной вентиляции легких. Опыт китайских врачей показал, что ультразвуковые технологии полезны и в диагностике COVID-19.
КТ-признаки вирусной пневмонии
Компьютерная томография – самый быстрый и очень точный способ детально рассмотреть состояние дыхательной системы. С ее помощью пневмонии и вирусные поражения легких можно диагностировать на очень ранних стадиях развития, когда поражено еще не слишком много альвеол. На КТ отлично видна структура тканей, система местного кровообращения, включая мельчайшие кровеносные сосуда, отслеживается эффективность газообмена.
Существует специфическая особенность, которой сопровождается вирусная пневмония, КТ-симптомы включают синдром «матового стекла». Он заключается в появлении на снимках четко ограниченных сероватых очагов, слегка мутных визуально. В зонах «матового стекла» контуры бронхов видны более темными, сосуды сильно выделяются на их фоне. Этот эффект сравним с сильно «накрученной» контрастностью на фотографии. Наличие указанных зон свидетельствует о повышении плотности легочной ткани.
В борьбе с COVID-19 врачи часто применяют компьютерную томографию. Описываемая методика позволяет быстрее проводить диагностику с максимальной точностью, сохраняя время на обследование других пациентов. В ходе использования КТ обнаружено, что у людей с COVID-19 в 95% случаев возникает синдром «матового стекла». Чем тяжелее протекает пневмония, тем обширнее очаги.
Первые признаки пневмонии у ребенка
В первую очередь родители обращают внимание на повышение температуры тела. Так организм реагирует на появление инфекционного агента
В большинстве случаев температура при воспалении легких может повышаться до 39-40 градусов.
Однако иногда она может быть субфебрильной. Воспалительный процесс затрагивает плевру. Это приводит к возникновению болей при дыхании. Если прислушаться, родители могут заметить кряхтящий звук, который появляется в начале выдоха. Его нередко принимают за признак бронхиальной обструкции.
При воспалении легких в процесс дыхания может вовлекаться вспомогательная мускулатура. Однако этот признак не специфичен. Иногда он наблюдается и при других болезнях. Если ребёнок страдает нижнедолевой правосторонней пневмонией, у него могут наблюдаться симптомы, характерные для заболевания печени. В правом подреберье могут появиться боли. Отличить проблемы друг от друга можно, ознакомившись с дополнительными признаками. При пневмонии отсутствуют симптомы, которые характерны для заболеваний пищеварительной системы. Тошноты и рвоты при пневмонии обычно не бывает, хотя они могут наблюдаться при выраженной интоксикации. Отсутствует и урчание в животе, а также понос. Интоксикация при пневмонии может привести к появлению следующих признаков:
- бледность кожи;
- ребенок ведет себя возбужденно или, наоборот, безучастный;
- маленький пациент плохо спит на фоне подъема температуры;
- наблюдаются судороги;
- ребёнок часто плачет;
- аппетит может быть сильно снижен или отсутствовать полностью.
Развитие пневмонии может спровоцировать недавно перенесенная простуда. Если на ее фоне наблюдается снижение рефлексов или точности движений, это является патологией.
Механизм воспалительного процесса

В окружающей среде находится огромное количество вирусов, грибков, бактерий и паразитов.
Они проникают в человеческий организм вместе с вдыхаемым воздухом.
Но внутри находится целая сеть обезвреживания и удаления инородных тел. Мы вдохнули, но остались здоровыми.
Детская иммунная система слабее. К этому обстоятельству добавляются неблагоприятные условия внешней и внутренней среды.
В результате слизистая оболочка бронхов не в состоянии сдерживать атаку патогенных микроорганизмов.
Возбудитель быстро селится в органах дыхания и размножается.
Если вирус или грибок попал сразу в легкие, то развивается пневмония.
В медицинской практике ее принято называть «первичной».
Но возбудитель может осесть в бронхах, трахее или носоглотке.
У ребенка проявляются симптомы бронхита, трахеита или ринита.
Неправильное или недостаточное лечение пневмонии у ребенка – инфекция опускается и попадает в легкие.
Развивается «вторичная» пневмония. Чаще всего проведенная диагностика указывает на «вторичные» пневмонии.
Иммунные механизмы ослабевают – микробы легко оседают на слизистой оболочке дыхательных путей.
Как такое происходит:
- Вирус стимулирует выработку слизи в верхних отделах дыхательной системы. Бактерицидные функции слизистого отделяемого ухудшаются.
- Реснички на поверхности бронхов слабеют. Эпителиальные клетки разрушаются.
- Местный барьер снижается – бактериальная флора легко проникает в нижние дыхательные пути.
При инфицировании мелкий воздухоносный бронх отекает. В результате в альвеолы плохо поступает воздух.
Обмен кислорода и углекислого газа нарушен. Альвеолы спадают и легочная ткань воспаляется.
Пневмонией может заболеть каждый. Но у детей первых лет жизни воспаление легких встречается чаще.
Их дыхательная система еще находится на стадии формирования.
Барьерные функции недостаточно развиты. Отсюда высокая восприимчивость к болезнетворным микроорганизмам.
И по этой же причине течение патологии проходит тяжелее, вылечить ее сложнее.
Симптомы вирусной пневмонии
Общие симптомы острой вирусной пневмонии практически всегда сопровождается высокой температурой до 39-40оС. Озноб, потливость особенно в ночное время, бессилие, головные боли, ломота в теле. Интоксикация сопровождающаяся тошнотой и ровотой.
Степень тяжести инфекционной пневмонии и выраженность ее симптомов во многом зависит от типа возбудителя.
Аденовирусная инфекция
В случае поражения легких аденовирусной инфекцией, у больного возникают частые приступы сухого кашля, сопровождающиеся отдышкой, а также симптомы, отягощающие состояние больного:
- Лихорадка и высокая температура, которая изменяется в течение суток и держится длительное время.
- Больной страдает слабостью, упадком сил и обильными ночными потоотделениями.
- Возникает воспаление слизистой оболочки гортани, бронхов и трахеи.
- Увеличение лимфатических узлов.
- Диагностируются влажные хрипы и клинико-рентгенологические изменения в легких.
Пневмония, вызванная вирусом гриппа
Вирусная пневмония, вызванная воздействием инфекции гриппа, имеет характерно выраженные симптомы, поэтому выявить заболевание удается при начальной стадии. Помимо типичных признаков ОРВИ (температура, лихорадка, головные боли, воспаление верхних дыхательных путей и др.) присутствуют и следующие симптомы:
- Отдышка и мокрый кашель, сопровождающийся отделением мокроты.
- Диффузный цианоз (посинение кожных покровов, вызванное дыхательной недостаточностью).
- Боль в области грудной клетки, усиливающаяся при вдохе.
- Прослушивание хрипов в легких.
- Понижение артериального давления.
У детей заболевание усугубляется интоксикацией, которая сопровождается тошнотой и рвотой, болями в глазах, слабостью, ломотой и дрожью в теле.
Парагриппозный вирус
Данная форма заболевания чаще всего наблюдается у новорожденных и у детей раннего возраста. Иногда парагриппозная пневмония протекает с менее выраженными симптомами, что может привести к осложнениям. Поэтому родителям рекомендуется тщательно следить за поведением и состоянием ребенка. Заболевание при отсутствии повышенной температуры и кашля может сопровождаться другими признаками:
- Плаксивость и чрезмерное беспокойство.
- Побледнение кожи и нездоровый румянец.
- Отказ от пищи.
- Судороги.
- Слабость и сонливость.
Респираторно-синцитиальная пневмония
Особенностью заболевания является нарушение функции дыхания, обусловленное спазмами и закупоркой бронхиол и мелких бронхов слизью, и имеет ряд симптомов:
- Гипоксия, сопровождающая посинением носогубного треугольника.
- Повышенная температура.
- Кашель и выделение вязкой мокроты.
Энтеровирусная пневмония
Болезнь характеризуется скудной симптоматикой и в качестве возбудителей этой формы пневмонии выступают вирусы Коксаки и ЕСНО. На фоне незначительного нарушения состояния у больного наблюдается слабовыраженный кашель, температура тела не превышающая субфебрильных показателей (38С), а также сопровождающие кишечные, сердечно-сосудистые и менингеальные отклонения.
Этиология
 Наиболее частыми возбудителями пневмонии являются вирусы, которые повреждают дыхательные пути и изменяют свойства выделений.
Наиболее частыми возбудителями пневмонии являются вирусы, которые повреждают дыхательные пути и изменяют свойства выделений.
Виды пневмонии различаются в зависимости от возраста и того, идет ли речь внебольничной пневмонии или воспалении, приобретенном в больнице. У новорожденных и грудных детей от 1 до 3 месяцев, которые защищены антителами из грудного молока, ситуация отличается от ситуации у детей, которые грудного молока получают мало или не получают вообще.
Один из наиболее частых бактериальных возбудителей внебольничной пневмонии у детей – пневмококк. После плановой вакцинации ожидается снижение заболеваний, вызванных Haemophilus influenzace типа В. Тем не менее, возможно, что это приведет к увеличению этиологической доли нетипируемых штаммов H.influenzae, как это имеет место в странах, где уже давно проводится вакцинация.
Streptococcus pyogenes, особенно у пневмонии с эмпиемой, является другим возможным случайным патогеном. У госпитализированных причиной, особенно во время эпидемии гриппа и пневмонии, может быть и золотистый стафилококк (Staphylococcus aureus). Воспаление легких, вызванное этой бактерией, как правило, тяжелое, бактерии своими протеолитическими ферментами ускоряют расщепление гемагглютинина и, тем самым, вирулентность вируса гриппа
Это особенно важно в случае заболевания детей от 1 до 4 лет
Самые частые возбудители вирусной пневмонии
Провокаторами болезни являются:
- вирус оспы;
- грипп вида В и А;
- аденовирус;
- синцитиально-респираторный вирус;
- парагрипп;
- герпес 1-го и 3-го вида;
- вирус кори.
Детские вирусные пневмонии развиваются преимущественно из-за вирусов парагриппа и гриппа. Одна не вылеченная до конца болезнь приводит к другому более серьёзному заболеванию. Также причиной возникновения болезни служит аденовирус. Дети с ослабленным иммунитетом подвержены наибольшему риску. Ребёнок может столкнуться с мучительными болями в грудном отделе и с ломотой в суставах.
Вирусно-бактериальная (комбинированная) пневмония появляется из-за аденовируса. В организм она попадает через слизистые верхних путей дыхания. Нередко поражается слизистая глаз, появляется конъюнктивит. При ослабленном иммунитете вирус опускается ниже в бронхи и потом проникает в лёгкие.
Цитомегаловирус провоцирует появление цитомегаловирусной патологии. Данный недуг диагностируют у новорождённых и детей в возрасте до одного года. Также инфекция часто обнаруживают у пациентов с ВИЧ.
Болезнь, вызванная ветряной оспой, именуется ветряночной либо ветряной. Появляется она вследствие проникновения вируса в лёгкие и бронхи.
Инкубационный период у вирусной пневмонии продолжается несколько дней. В каждом случае срок индивидуальный — от 12 часов до двух месяцев. Часто появлению болезни предшествуют такие явления:
- уменьшение синтеза таких веществ, как иммуноглобулины и др.;
- вырабатывание иммуновоспалительных реакций;
- накопление продуктов обмена веществ и застой крови в капиллярах лёгких.
Перечисленные механизмы реализуются в случае присутствия:
- болезней сердечно-сосудистой и дыхательной системы;
- врождённых пороков развития;
- сопутствующих инфекционных патологий;
- неблагоприятной экологии;
- дефектов иммунитета;
- опасных условий работы;
- курения, злоупотребления алкоголем.
Вирусная пневмония у детей: симптомы
У детей вирусная пневмония в большинстве случаев начинается с гриппа. Ребенок начинает себя плохо чувствовать, появляются симптомы выраженной интоксикации:
- озноб;
- лихорадка;
- тошнота, рвота;
- боль в мышцах и суставах;
- головная боль.
Необходимо понимать, что маленький ребенок не всегда может точно описать свои ощущения, так как еще не знает подходящих слов или совсем не умеет говорить
Родителям следует обращать внимание на поведение ребенка, изменения в его состоянии
С развитием заболевания появляются боли в области грудной клетки, одышка, нарушение дыхания. Усиливается бледность кожных покровов, наблюдается посинение носогубного треугольника. Присоединяется кашель. Появление при кашле гнойного отделяемого говорит о развитии бактериальной инфекции.
Диагностика заболевания проводится на основании жалоб маленького пациента, подробной истории развития недомогания (со слов родителей), физикального осмотра, лабораторных и инструментальных методов исследования.
При проведении аускультации будут хорошо слышны характерные мелкопузырчатые хрипы в легких. Данные анализов крови покажут увеличение лейкоцитов, увеличение скорости оседания эритроцитов. На рентгенологических снимках обнаруживаются мелкоочаговые тени, чаще в нижних долях. Подтвердить вирусную природу пневмонии можно с помощью анализа мокроты или трахеального аспирата.
На основании полученных данных врач устанавливает диагноз и подбирает необходимую терапию. Раннее начало лечения значительно снижает риск развития осложнений и смягчает последствия пневмонии у детей. В Юсуповской больнице для выявления пневмонии используют современную технику и достоверные методы диагностики
Это позволяет наиболее точно определить вид пневмонии, что важно при подборе терапии
Чем отличается вирусный тип пневмонии от бактериального?
Этиология недуга может быть различной. Всё зависит от того, какой именно тип вируса проник в человеческий организм (например, вирус, бактерии, грибок, или всё вместе).
Пневмония бактериального типа становится следствием стафилококковых, пневмококковых и стрептококковых инфекций. На её развитие влияю и бактерии иных типов, попадающие в лёгкие и провоцирующие развитие сильного воспаления. Развитие вирусной пневмонии, соответственно, провоцируют разные типы вирусов.
При прямом попадании болезнетворных компонентов в лёгкие медицинские специалисты говорят об остром воспалении и пневмонии, носящей первичный характер.
Лечение заболевания
Внебольничная разновидность лечится комплексным подходом, который включает:
- этиотропную терапию;
- патогенетическую терапию;
- купирование симптоматики;
- дезинтоксикацию;
- терапию сопутствующих отклонений;
- немедикаментозные способы – массажи, физиотерапевтические процедуры.
У взрослых лечение разных форм вирусной пневмонии проводится амбулаторно или в стационаре. Это зависит от силы поражения легких, от сопутствующих заболеваний.
У детей лечение вирусной пневмонии чаще проводится в стационарных условиях, лекарственные препараты назначаются строго по показаниям, а их прием обязательно контролируется врачом.
Основной способ терапии – это курс антибактериальных препаратов. На первых стадиях поражения лечения реализуется эмпирические: врач назначает конкретный медикамент, основываясь лишь на собственных предположениях по поводу возбудителя заболевания. Обязательно учитывается возрастная группа пациента, наличие дополнительных патологий, тяжесть протекания и самостоятельное лечение человека антибиотиками.

Легкая степень воспаления легких лечится препаратами в таблетках. При типичном течении пневмонии терапию начинают с Амоксициллина и макролидов – Азитромицина.
У людей после 60 лет или при наличии дополнительных патологий лечение начинается с защищенных пенициллинов. Альтернативными считаются антибактериальные препараты из группы респираторных фторхинолоннов.
Помимо антибактериальной терапии в комплексное лечение входит:
- Симптоматическое лечение – оно заключается в приеме жаропонижающих и препаратов группы НПВС, также лекарств от аллергии, муколитиков, отхаркивающих, лекарств, нормализующих работу сердца и витаминов.
- Патогенетическое лечение заключается в инфузионной дезинтоксикации, в подключении аппаратов искусственного дыхания.
- Физиотерапия: ингаляции небулайзерами, электрофорез, УВЧ, перкуссионный и вибрационный массаж.
- Соблюдение режима: правильной чередование труда и отдыха, диета с включение легко усваиваемых продуктов, обильное питье теплой жидкости, компрессы.
Если лечение вирусной пневмонии проводится дома, то требуется соблюдать правила создания микроклимата в помещении:
- увлажнение;
- своевременное проветривание;
- не злоупотреблять жаропонижающими препаратами – при температуре тела ниже 38,5 они ухудшают работу антибиотиков.