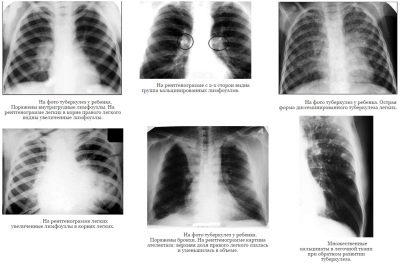
Все особенности милиарного туберкулеза
Содержание:
- Особенности заболевания
- Клиническая картина
- Методы лечения и удаления
- Туберкулезная гранулема в легком: строение, туберкулезный бугорок, состав
- Классификация гранулем
- Как появляется гранулема в легких, ее особенности
- Варианты развития
- Клетки Пирогова-Лангханса
- Что такое туберкулезная гранулема?
- Причины возникновения гранулемы и стадии развития
- Гранулема молочной железы
- Особенности и стадии формирования образования
- Что такое гранулема?
Особенности заболевания
Механизм развития гранулемы у человека различен и зависит от вида доброкачественного новообразования, причин, вызвавших его формирование. Для начала гранулематозного воспалительного процесса должны иметься два условия:
- наличие в организме человека веществ, дающих толчок для роста фагоцитов;
- стойкость раздражителя, вызывающего трансформацию клеток.
Иногда гранулема может рассасываться самостоятельно, но это не значит, что при ее наличии к врачу можно не обращаться. Заранее предсказать рассосется ли новообразование само – нельзя.
Особенности инволюции (обратного развития):
- За несколько месяцев или лет самостоятельно рассосаться может кольцевидная гранулема. Шрамов на теле при этом не остается.
- При инфекционных поражениях (сифилисе) уплотнение рассасывается, оставляя после себя шрамы и рубцы.
- При туберкулезе гранулематозные уплотнения рассасываются редко. Происходит это только в том случае, если организм пациента активно борется с инфекцией.
- Зубная гранулема не рассасывается самостоятельно.
 Гранулема возникает как у взрослых мужчин и женщин, так и у детей (в том числе новорожденных). У разных возрастных групп заболевание имеет следующие особенности:
Гранулема возникает как у взрослых мужчин и женщин, так и у детей (в том числе новорожденных). У разных возрастных групп заболевание имеет следующие особенности:
- Образования, которые провоцируют аутоиммунные заболевания, часто наблюдаются у молодых людей.
- В детском возрасте новообразования сопровождаются яркой клинической картиной в связи с несовершенством иммунной системы.
- У женщин гранулематозные структуры могут появляться во время вынашивания ребенка.
- Сифилитическая гранулема характерна для людей после 40 лет, поскольку третичный сифилис проявляется через 10-15 лет после начала заболевания.
- Туберкулезные гранулемы в детском возрасте могут проходить без лечения.
Клиническая картина
Заболевание развивается медленно. Первые признаки — немотивированная слабость и быстрая физическая утомляемость, похудание. У 99% больных постепенно появляется пигментация кожи (цвета загара, золотисто-коричневая, грязно-коричневая, бронзовая), имеющая диффузный характер.
Рис. 2. Пигментация слизистой оболочки рта и меланодермия при аддисоновой болезни
Пигментация кожи усиливается участках тела, подвергающихся соляции или усиленному трению. Характерно усиление пигментации ладонных линий, тыльной поверхности кистей и стоп, области ожоговых и послеоперационных рубцов. в местах физиологического отложения пигмента (соски молочных желез, половые органы). У 80% больных наблюдается пигментация слизистой оболочки полости рта (цветн. рис. 2), влагалища и прямой кишки.
Одним из характерных признаков Аддисоновой болезни является гипотония со снижением преимущественно систолического давления. Наблюдается уменьшение пульсового давления, минутного объема крови. Сердце уменьшено в размерах, на ЭКГ отмечается снижение вольтажа зубцов, смещение ST-интервала вниз, отрицательный зубец T.
У больных нередко наблюдаются желудочно-кишечные нарушения (сиижение аппетита, топшота, рвота, понос, боли в области живота). Кислотность желудочного сока снижена, внешняя секреция поджелудочной железы уменьшена. Нарушаются функции печени (белковообразовательная, антитоксическая, гликогенообразовательная). Характерно увеличение толерантности к глюкозе и признаки относительного гиперинсулинизма в результате недостатка глюкокортикоидов.
Нарушение электролитного обмена сопровождается увеличением уровня калия и уменьшением концентрации натрия и хлоридов в сыворотке крови. Выделение калия с мочой уменьшается, а натрия и хлоридов увеличивается.
Изменения функции центральной нервной системы характеризуются психической истощаемостью, головными болями, понижением памяти. В отдельных случаях могут развиваться острые психозы. На электроэнцефалограмме наблюдается снижение активности коры головного мозга и появление дельта- и тэта-волн.
Функция половых желез при легкой форме Аддисоновой болезни нарушается редко, при тяжелой форме наблюдается нарушение менструального цикла у женщин и снижение потенции у мужчин. Выделение с мочой 17-кето- и 17-оксикортикостероидов, а также альдостерона значительно снижено. В крови выявляются эозинофилия и лимфоцитоз.
К нетипичным (стертым) формам заболевания относят Аддисонову болезнь с характерной клинической симптоматикой, но без пигментации. Пигментация настолько слабо выражена, что обычно не фиксируется при обследовании. Диагноз этой формы возможен только на основании данных лабораторного исследования.
К нетипичным формам Аддисоновой болезни относят и заболевание, протекающее по типу гипоальдостеронизма (резкое снижение секреции и выделения альдостерона с мочой при нормальной секреции глюкокортикоидов). Эта форма Аддисоновой болезни обусловлена изолированным поражением клубочковой зоны коры неизвестной этиологии. Клинически при этом наблюдается гипотония и менее выраженная пигментация.
Изолированная недостаточность секреции АКТГ или кортикотропин-рилизинг-фактора (диэнцефально-гипофизарная форма Аддисоновой болезни) характеризуется менее выраженными проявлениями заболевания, положительной пробой Торна — Лабхарта (см. Торна проба).
При неправильном лечении может развиться аддисонический криз, особенно на фоне острой инфекции, интоксикации, токсикоинфекции, операции, физической травмы. Нарастание признаков криза Аддисоновой болезни может быть постепенным (в течение нескольких дней) и быстрым (несколько часов).
При кризе наблюдается обострение всех клинических проявлений заболевания, появляется неукротимая рвота, прострация, нарастают признаки обезвоживания, артериальное давление снижается, появляется запах ацетона изо рта и ацетонурия, нередко — клонические судороги и менингеальный синдром, ошибочно диагностируемый как туберкулезный менингит. Без лечения сознание исчезает, и больной впадает в кому, которая может закончиться летальным исходом. Во время криза наблюдается снижение уровня сахара в крови до 50—30 мг%, увеличение остаточного азота и мочевины крови, лейкоцитоз, ускорение РОЭ, появление в моче гиалиновых, зернистых цилиндров, белка. Выделение с мочой метаболитов андрогенов и глюкокортикоидов уменьшается.
Методы лечения и удаления
Лечение гранулемы осуществляют с помощью следующих физиотерапевтических и хирургических методов:
- фонофорез;
- дермабразия (механическая чиста, предназначенный для устранения поверхностных и глубинных проблем кожи);
- ПУВА-терапия;
- магнитотерапия;
- криотерапия (воздействие на новообразование жидким азотом, благодаря которому происходит замораживание пораженных участков ткани);
- лазеротерапия (удаление гранулемы с помощью лазера).
Медикаментозное лечение гранулемы заключается в назначении кортикостероидов. Также лечащий врач может назначить:
- Мазь Дермовейт;
- Гидроксихлорохин;
- Дапсон;
- Ниацинамид;
- Изотретиноин;
- препараты, улучшающие микроциркуляцию крови;
- витамины.
В обязательном порядке должны приниматься меры по лечению основной патологии, если имеется возможность ее точно диагностировать.
 Незамедлительного проведения операции по удалению требуют не все гранулематозные образования. Некоторые новообразования вообще удалять бесполезно, особенно если они вызваны инфекционными или аутоиммунными процессами. Поверхностные узлы удаляют скальпелем под местной анестезией. Метод оперативного вмешательства выбирает лечащий врач на основе признаков заболевания, диагностических данных и жалоб пациента.
Незамедлительного проведения операции по удалению требуют не все гранулематозные образования. Некоторые новообразования вообще удалять бесполезно, особенно если они вызваны инфекционными или аутоиммунными процессами. Поверхностные узлы удаляют скальпелем под местной анестезией. Метод оперативного вмешательства выбирает лечащий врач на основе признаков заболевания, диагностических данных и жалоб пациента.
Народные средства и методы лечения гранулемы должны быть в обязательном порядке согласованы с врачом. Связано это с тем, что некоторые растения содержат в себе вещества, способные вызвать активный рост узла и его малигнизацию (перерождение в раковую опухоль).
Наиболее распространенные народные средства:
- Смешать настойку (30%) чистотела с аптечным глицерином. Делать компрессы на ночь.
- В соотношении 1:5 взять корни девясила и сухие плоды шиповника. Залить кипятком, настоять и принимать как чай.
- Взять по столовой ложке лимонного сока и меда, добавить по 200 мл сока редьки и моркови. Принимать по столовой ложке перед едой.
Заниматься лечением гранулем должен только специалист. Самостоятельное лечение и удаление узлов может привести к таким последствиям, как инфицирование, обильное кровотечение, сепсис, склероз и некроз тканей.
Туберкулезная гранулема в легком: строение, туберкулезный бугорок, состав

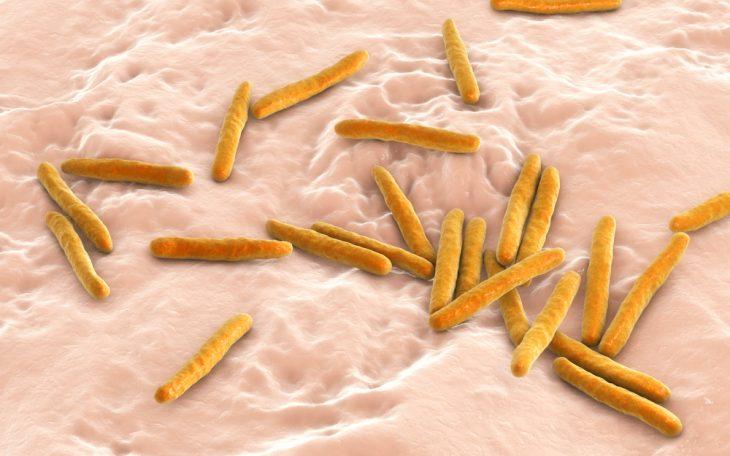
Туберкулезная гранулема – основной морфологический элемент воспаления, возникшего в результате проникновения в легкие микобактерий. Туберкулезный процесс провоцирует структурные изменения клеток, нарушения в их составе и процессах жизнедеятельности. Но в то же время процесс их деления не прекращается. Совокупность этих явлений вызывает формирование новообразования.
Причины
Этиологию развития гранулемы пока не удалось выяснить до конца. Но, как считают специалисты, туберкулезный бугорок может сформироваться под влиянием следующих факторов:
- При наличии в организме веществ, активизирующих процессы созревания макрофагов – клеток, способных захватывать и поглощать чуждые для организма частицы.
- При способности раздражителя противостоять натиску фагоцитов – клеток иммунной системы, защищающих организм от чужеродных частиц, мертвых или погибающих клеток. Фагоцитоз и изменившаяся реактивность организма выступают как стимулирующие факторы для макрофагов – Т- и В-лимфоцитов.
Для гранулем, сформированных на фоне туберкулеза, характерна быстрая обновляемость, поскольку происходит процесс выработки токсинов. Под их воздействием клетки быстро погибают, их заменяют новые. Поэтому клеточное обновление протекает интенсивно.
Строение
Строение туберкулезной гранулемы отличается в зависимости от стадии протекания болезни. Ее структура формируется под влиянием причин, вызвавших болезнь, и путей проникновения микобактерий.
Образование имеет особенное строение. В центре располагается некротический участок, сформированный бугорком и тканями, расположенными вокруг него. Ткани заполнены экссудатом. Макрофаги и плазматические клетки выстраиваются вокруг.
В состав туберкулезной гранулемы в легких входят:
- Белые кровяные тельца (лимфоциты).
- Эпителиоидные клетки, преобразование которых вызвано влиянием воспалительного процесса. Происходит растворение клеточных мембран и слияние их ядер. В результате формируется центр крупной клетки. В туберкулезной гранулеме преобладают крупные клетки с большим количеством ядер. Это основное отличие патологии, развивающейся на фоне туберкулезной инфекции в легких.
- Большие многоядерные клетки Лангханса.
- Макрофаги.
Гранулезные ткани почти не имеют мелких капилляров. В некоторых случаях их минимальное количество можно обнаружить вдоль наружного края.
Благодаря им клетки бугорка получают необходимое питание.
Специальные методы исследования дают возможность обнаружить наличие других составляющих. Если применить метод окрашивания серебром, то появляется возможность рассмотреть волокна, формирующие плотную сетку, и даже туберкулезные бактерии, что является подтверждением путей происхождения образования.
Лечение
При обнаружении на микропрепарате легкого туберкулезной гранулемы необходимо сразу начинать лечение, поскольку исход может быть разным.
Бывали случаи, когда гранулема исчезала самостоятельно, но после этого на ткани оставался рубец.
Однако если патология была вызвана туберкулезной инфекцией, то итог может быть другим: из-за накопления кальция гранулема может кальцифицироваться. Кроме того, может произойти обызвествление.
Очаги могут сохраниться даже после того, как лечение туберкулеза было завершено.
- Антибиотики. Но остается риск, что как только курс лечения окончится, может начаться процесс кальцифицирования гранулемы. Перед тем как начать прием препаратов, проводится тест на выяснение устойчивости микроорганизмов к лекарственным средствам. После проведенного лечения может быть подтверждено полное выздоровление, но вероятность рецидива остается.
- Нестероидные противовоспалительные лекарственные средства. Способствуют уменьшению размеров образования и снижают проявление негативной симптоматики.
При назначении медикаментозной терапии учитывается состояние пациента, стадия развития болезни. При необходимости схема терапии может быть дополнена иммуномодулирующими средствами и витаминными комплексами.
Гранулема, возникшая на фоне других патологий, способна рассосаться самостоятельно. Но если она появилась на фоне туберкулеза, то такой исход возможен только при сильном иммунитете. Но такие случаи редки.
Лечение туберкулеза – сложный и длительный процесс. Коварство патологии в том, что даже после полного выздоровления в ткани легких имеются изменения некрозного характера, то есть гранулемы.
В большинстве случаев необходимо длительное лечение с приемом медикаментозных препаратов.
Классификация гранулем
В зависимости от того, какие клетки в туберкулезной гранулеме преобладают, различают такие виды гранулем:
— макрофагальная;
— гигантоклеточная;
— эпителиоидноклеточная;
— смешанная.
Отметим, что у туберкулезных бугорков клеточный состав непостоянен. Он меняется под воздействием реактивности составляющих их макроорганизмов, работы иммунной системы и получаемого лечения. Замечено, что антибактериальная терапия способствует увеличению в гранулемах гигантских клеток.
Туберкулезные гранулемы обнаружить при простом клиническом осмотре невозможно. Об их наличии в легких большинство пациентов даже не подозревают, и лишь у небольшой части инфицированных палочками Коха появляются кашель, не излечиваемый обычными противокашлевыми лекарствами, одышка, необъяснимо высокая утомляемость, головные боли. Выявляются туберкулезные узелки при флюорографии или рентгене. В вынесении окончательного вердикта фтизиатра большую роль играют диагностические клетки, входящие в состав туберкулезной гранулемы. Так, эпителиоидные клетки, окрашенные эозином и гематоксилином, при исследовании их световым микроскопом демонстрируют обильную розовую мелкогранулированную цитоплазму. В ней почти всегда обнаруживаются целые или фрагментарные палочки Коха.
Гигантские клетки образуются не только в туберкулезных бугорках, но и в гранулемах, имеющих другую этиологию. Однако при окрашивании их подогретым карболовым фуксином (метод Циля-Нильсена) присутствующие в них палочки Коха становятся малиново-красными на голубом фоне препарата. Это помогает установить точный диагноз.
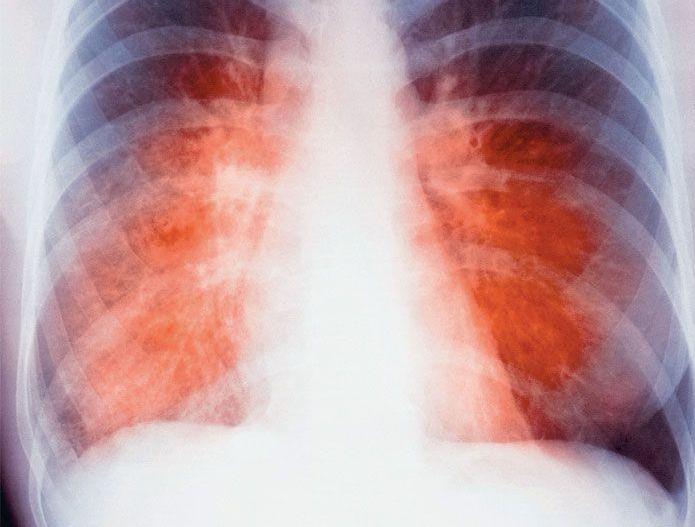
Как появляется гранулема в легких, ее особенности
Туберкулез может начаться во многих органах, но чаще всего диагностируется в легких. Вызывает его микроскопическое существо – бактерия палочкообразной формы, именуемая Mycobacterium tuberculosis. В организм здорового человека она попадает в основном воздушно-капельным путем при вдыхании воздуха, инфицированного больным туберкулезом человеком. Но возможны и другие пути заражения. Достигнув легких, микроб приступает к размножению и какое-то время ведет себя настолько смирно, что на него не реагирует иммунная система. Однако он, как любое живое существо, выделяет отходы своей жизнедеятельности, для человека являющиеся токсинами. Они в месте локализации бактерий вызывают раздражение тканей.  В ответ на это организм человека активизирует свою иммунную систему. К колониям бактерий устремляются антитела, макрофаги и различные типы лимфоцитов. В дальнейшем эти клетки определяют состав туберкулезной гранулемы, которая образуется в месте очага воспаления. Макрофаги созданы природой, чтобы уничтожать раздражители, тем самым помогая организму победить инфекцию. Но в случае с палочкой Коха этот процесс нарушается. Будучи проглоченными макрофагом, микробы не погибают, а продолжают успешно существовать. При этом они получают идеальную защиту от антител, а макрофаг трансформируют для своих нужд. Трансформация заключается в том, что микобактерии задерживают созревание фагосом – специфических органелл макрофагов. Незрелые фагосомы не связываются с лизосомами, то есть, не могут образовать органоид, разрушающий бактерию. Вместо этого незрелые фагосомы начинают взаимодействовать с другими органеллами — ранними эндосомами, в результате чего продуцируются вещества, нужные бактерии для ее питания.
В ответ на это организм человека активизирует свою иммунную систему. К колониям бактерий устремляются антитела, макрофаги и различные типы лимфоцитов. В дальнейшем эти клетки определяют состав туберкулезной гранулемы, которая образуется в месте очага воспаления. Макрофаги созданы природой, чтобы уничтожать раздражители, тем самым помогая организму победить инфекцию. Но в случае с палочкой Коха этот процесс нарушается. Будучи проглоченными макрофагом, микробы не погибают, а продолжают успешно существовать. При этом они получают идеальную защиту от антител, а макрофаг трансформируют для своих нужд. Трансформация заключается в том, что микобактерии задерживают созревание фагосом – специфических органелл макрофагов. Незрелые фагосомы не связываются с лизосомами, то есть, не могут образовать органоид, разрушающий бактерию. Вместо этого незрелые фагосомы начинают взаимодействовать с другими органеллами — ранними эндосомами, в результате чего продуцируются вещества, нужные бактерии для ее питания.
Варианты развития
Исход туберкулезной гранулемы может быть различным, что зависит от способности организма человека сопротивляться инфекционным заболеваниям. Если резистентность низкая, развитие гранулемы прогрессирует, казеозный некроз развивается и увеличивается в объеме, гранулемы сливаются, образуя обширные зоны поражения, а воспалительный процесс захватывает новые зоны – паренхиму, кровеносные и лимфатические сосуды.
Если резистентность высокая, происходит затухание (регрессирование) процесса. При этом эпителиоидные клетки трансформируются в фибробласты, аргирофильные волокна заменяются коллагеновыми, а гранулема рубцуется. Очаг некроза может подвергнуться кальцинированию, окостенению либо рассосаться.
 Гранулема – это очаговое разрастание соединительнотканных клеточных структур, которое является следствием гранулематозного воспаления. По внешнему виду они напоминают небольшие узелки. Они могут быть единичными или множественными. Размер гранулемы не превышает 3 см в диаметре, поверхность образования плоская и шероховатая. Часто подобные доброкачественные новообразования образуются при наличии в организме инфекции в острой или хронической форме.
Гранулема – это очаговое разрастание соединительнотканных клеточных структур, которое является следствием гранулематозного воспаления. По внешнему виду они напоминают небольшие узелки. Они могут быть единичными или множественными. Размер гранулемы не превышает 3 см в диаметре, поверхность образования плоская и шероховатая. Часто подобные доброкачественные новообразования образуются при наличии в организме инфекции в острой или хронической форме.
Клетки Пирогова-Лангханса
Эти структуры образуются из клеток эпителиоидных двумя способами:
1. Путем цитодиэреза, что означает деление ядра без деления самих клеток. В результате в каждой из них может насчитываться более 100 ядер, располагающихся по периферии. Благодаря цитодиэрезу, их размеры получаются очень внушительными — до 50 мкм (по другим данным до 300 мкм) . Из-за большой величины, а также из-за многоядерности эти клетки туберкулезной гранулемы получили название гигантских. Также их называют клетками Пирогова-Лангханса.
2. Путем соединения эпителиоидных клеток.
Они считаются показательными для туберкулеза, хотя могут образовываться и при других заболеваниях. Решающим фактором для постановки диагноза является обнаружение в их цитоплазме палочек Коха или их фрагментов.
В цитоплазме гигантских клеток обнаруживаются лизосомы, митохондрии и окислительно-восстановительные ферменты. Если иммунитет человека, подхватившего палочки Коха, высокий, эти макроорганизмы ведут себя как фагоциты, то есть, уничтожают бактерии. В таких случаях усиливается клеточная пролиферация, и воспалительный процесс затихает. Если иммунитет низок, гигантские клетки образуют с бактериями своеобразный симбиоз, в результате которого заболевание прогрессирует.

Что такое туберкулезная гранулема?

Туберкулезная гранулема (бугорок) свидетельствует об изменении структуры тканей легких, является главным морфологическим элементом при туберкулезном воспалении. Причина развития поражения – деятельность фагоцитов. Они активно участвуют в подавлении воспаления на всех стадиях, при этом экссудация наслаивается на пролиферацию, в результате чего и образуется бугорок.
Краткое описание недуга
Развитие туберкулеза происходит при поражении легких особыми микобактериями, вызывающими формирование гранулем. В сформированном бугорке выделяют центральную зону казеозного некроза. Он имеет плотную структуру и появляется в результате гибели фагоцитов. Туберкулезная гранулема практически не содержит кровеносных капилляров. Клеточные элементы питаются в основном межклеточной жидкостью.
Морфогенез
Формирование новообразований полностью описывают 4 стадии. Определяющим фактором динамики прогрессирования патологии являются особенности иммунитета:
- В начале поражения постепенно накапливаются моноцитарные фагоциты.
- Клетки трансформируются в макрофаги, наблюдается макрофагальная гранулема.
- Макрофаги и моноцитарные фагоциты перерастают в эпителиоидные клетки, что приводит к эпителиоидной клеточной гранулеме.
- Эпителиоидные клетки соединяются, в результате чего образуются гигантские клетки. Они характеризуются большим количеством ядер. Конечным результатом является образование гранулем. Клетки Пирогова-Лангхаса имеют отличительную особенность – расположение ядер по периферии цитоплазмы. Стандартный диаметр новообразований – не более 2-х мм.
Роль туберкулезной гранулемы
При прекращении воспалительного процесса туберкулезная гранулема имеет свойство рубцевания. Опасность заключается в последующем заживлении очагов, которое ведет к фиброзу. Фиброзные участки характеризуются наличием рубцов и спаек. Они провоцируют деформацию органов дыхания и последующие посттуберкулезные осложнения.
Для жизни пациента определяющее значение имеет скорость лечения заболевания и обоснованная методика. В ослабленном организме, который не способен бороться инфекцией, происходит распространение возбудителей заболевания по лимфотоку и кровотоку. Высокая скорость распространения способна поразить органы и системы жизнедеятельности человека.
Протеолитические ферменты способны разжижать казеоз в очаге гранулемы. Из бронхов происходит откашливание специфических жидких казеозных масс. Некротический очаг пораженного участка сменяется каверной. Данная полость распада считается причиной развития последующих некротических очагов. Она провоцирует диссеминацию микобактерий.
Питание туберкулезной гранулемы осуществляется за счет капилляров. Казеозная полость запускает процесс переноса крови с микобактериями в бронхи и дальнейшее распространение по тканям и органам человека. Процесс осуществляется через нездоровый сосуд.
Туберкулез может поразить человека любого возраста, поэтому важно обеспечить схему лечения при начальных стадиях для предотвращения развития поражений.Купирование туберкулеза возможно при назначении верной методики лечения. Процесс восстановления тканей сопровождается фиброзом, который влечет деформацию структуры легких
Процесс восстановления тканей сопровождается фиброзом, который влечет деформацию структуры легких.
Методы диагностики
Для диагностики могут быть использованы методы компьютерной и магнитно-резонансной томографии. Вводимое контрастное вещество при компьютерной томографии отражает контрастность образования. В большинстве случаев фиксируется наличие типичного перифокального отека.
Магнитно-резонансная томография определяет проявление туберкулезной гранулемы при изучении центральной части. Она может быть жидкостной, казеозной или неказеозной.
Причины возникновения гранулемы и стадии развития
Основные причины возникновения гранулемы врачи делят на две группы – инфекционная (туберкулез, сифилис, грибковые инфекции), неинфекционная:
- Иммунные. Возникают в результате аутоиммунной реакции организма – происходит чрезмерный синтез фагоцитов (защитных поглощающих клеток).
- Инфекционные образования, возникающие при грибковых инфекциях кожи, хромомикозе, бластомикозе, гистоплазмозе и прочих инфекционных заболеваниях.
- Гранулемы, которые появились в результате проникновения инородного тела – нитей послеоперационных швов, частей насекомых, татуировочного пигмента.
- Посттравматические узлы, которые появляются в результате травмы.
- Другие факторы (болезнь Крона, аллергические реакции, сахарный диабет, ревматизм).
За появление гранулемы отвечает местный клеточный иммунитет, более точный механизм развития патологии специалистами пока не установлен.
Врачи выделяют следующие стадии развития заболевания:
- начальная стадия – скопление склонных к фагоцитозу клеток;
- вторая стадия – разрастание накопленных фагоцитарных клеток;
- третья стадия – преобразование фагоцитов в эпителиальные клетки;
- завершающая стадия – накопление эпителиальных клеток и формирование узла.
Гранулема молочной железы
К гранулезными заболеваниями грудных желез относятся:
- лобулит или гранулематозный мастит в хронических формах;
- узлы, возникающие при проникновении инородных тел (воска или силикона);
- микозы;
- гигантоклеточный артериит;
- узелковый полиартериит;
- цистицеркоз.
Симптомы гранулемы в груди у девушек могут длительное время не проявляться, но рано или поздно на коже возникает гематома. В этот момент женщина начинает ощущать боль и дискомфорт в месте поражения, а при прощупывании молочной железы пальпируется бугристое уплотнение. В таком случае происходит деформация груди. При прогрессировании болезни, орган может утрачивать чувствительность.
Липогранулема молочной железы в онкологию не трансформируется.
Особенности и стадии формирования образования
Гранулемой называют скопление моноцитарно-макрофагальных клеток с образованием узелков. Может развиваться под воздействием различных причин. К эндогенным факторам развития гранулем относятся труднорастворимые продукты поврежденных тканей (чаще всего частицы жира и ураты). Из экзогенных факторов к развитию узелка могут привести различные патогенные микроорганизмы, химические вещества органической и неорганической природы.
Туберкулезная гранулема формируется в 4 стадии:
- В области поражения происходит скопление моноцитарных фагоцитов. Сюда направляются молодые и юные клетки.
- Постепенно они созревают в макрофаги, образуется макрофагальная гранулема.
- Моноцитарные фагоциты и макрофаги созревают, преобразуются в эпителиоидные клетки. В таком случае образуется эпителиоидная клеточная гранулема.
- Эпителиоидные клетки объединяются с образованием клеток гигантского размера. Они характеризуются выраженным полиморфизмом. В одной клетке может содержаться от 2 до 100 ядер. Располагаться они могут равномерно по всему периметру клетки или смещаться к области периферии. Обычно гранулемы не достигают крупного размера, их диаметр составляет не более 1-2 мм. Поэтому их диагностика обычно является затруднительной, а выявить их можно только при помощи микроскопа.
Важно своевременно диагностировать патологию, иначе могут развиться различные осложнения. В частности, гранулема может привести к пневмосклерозу
 Туберкулезная гранулема локализуются брохиолоцентрично
Туберкулезная гранулема локализуются брохиолоцентрично
При туберкулезе в легких могут появиться разнообразные изменения – некротические, милиарные, ненекротические гранулемы (это зависит от выживаемости микобактерий и эффективности работы иммунитета).
Как правило, гранулемы при туберкулезе локализуются брохиолоцентрично. Но так же они могут локализоваться и при других заболеваниях, поэтому во время диагностики нужно обязательно определить этиологию патологического процесса.
Что такое гранулема?
Гранулема — небольшой плотный узелок, появляющийся на фоне воспалительного процесса. Это доброкачественное новообразование способно локализоваться не только на поверхности кожи, а и внутри многих тканей и органов.
Формируются гранулемы в процессе поглощения фагоцитами инородных частиц и микроорганизмов — фагоцитоз. Чаще всего диаметр воспалительного пузырька достигает 2 мм, но бывают и более крупные образования. Размеры гранулемы способны изменяться от самых маленьких до больших, отлично ощущаемых при прощупывании.
Гранулематозный узелок состоит из разросшихся мезенхимальных стволовых клеток, смешанных с компонентами гематогенного ряда.
Строение новообразований зависит от возбудителя заболевания, иммунного ответа организма и типа ткани, послужившей местом локализации.
Формирование узелка состоит из 4 ступеней:
- В аномальных тканях накапливаются клетки моноцитарных фагоцитов.
- Созревание этих фагоцитов с дальнейшим превращением в макрофаги (макрофагальная гранулема).
- Образование эпителиоидного уплотнения за счет созревания и перемещения моноцитарных фагоцитов и макрофагов.
- Слияние клеток и зарождение гигантских инородных тел.
По фактору возникновения гранулемы делятся на несколько типов. Узелки могут быть инфекционного и неинфекционного рода, есть образования невыясненного происхождения.
Инфекционная гранулема диагностируется при таких недугах:
- сифилис
- ревматизм
- вирусный энцефалит
- склерома
- брюшной тиф
- туляремия и прочие
Неинфекционная гранулема способна проявится на фоне таких факторов:
- медикаментозное влияние
- инородные тела, каким-то образом попавшие в ткань
- пылевые болезни (талькоз, асбестоз, силикоз и другие)
Образовавшаяся гранулема — это серьезный повод для обращения в клинику для консультации и тщательного обследования.
О послеоперационных рубцах узнайте из предложенного видео.